
Après le succès des vaccins développés par la science et approuvés contre le coronavirus SARS-CoV-2 qui cause la maladie COVID-19, le virus a commencé à muter pour survivre . Et les différentes variantes sont venues. Les plus connus étaient Alpha, Beta, Gamma, Delta, Lambda et, enfin, Ómicron, qui ont accumulé 30 mutations dans la protéine S, la clé avec laquelle le virus pénètre dans les cellules humaines.
Les vaccins contre le virus original, connu sous le nom de virus de Wuhan, du nom de la ville chinoise où il est apparu pour la première fois, ont toujours été efficaces pour prévenir le développement de la forme grave de COVID-19, c'est-à-dire pour empêcher la personne de se faire vacciner seraient hospitalisés ou mourraient. Et au début, il offrait une protection élevée pour éviter la contagion. Mais tout a changé en novembre 2021 avec l'arrivée d' Ómicron , découvert en Afrique du Sud.
Cette variante a réussi à échapper à la protection des vaccins pour éviter la contagion, bien que les inoculants monovalents continuent de servir à empêcher, dans la plupart des cas, qu'une personne se retrouve avec un respirateur artificiel dans une unité de soins intensifs (USI). Mais cette mutation a obligé les scientifiques à développer une nouvelle arme pour combattre le virus et, maintenant, surtout Ómicron et ses sous-variantes. Ce dernier signifiait l'amélioration de l'agent pathogène pour infecter davantage et ainsi survivre dans le temps. Ce sont BA.1, BA.2, BA.4 et BA.5, et les derniers BQ.1, BQ1.1, BF.7, XBB et XBB.1, auxquels certains scientifiques donnaient des noms fantaisistes tels que " variante furtive ou "chien de l'enfer", parmi tant d'autres.
Pour cette raison, en janvier 2022, les laboratoires américains Moderna et Pfizer, en association avec l'allemand BioNTech, ont mis à jour leurs vaccins innovants contre le coronavirus développés sous leur plateforme d'ARN messager, pour créer de nouvelles armes pour vaincre la pandémie : des vaccins bivalents qu'ils combattent à la fois variante originale et Omicron.
Quelques semaines après l'application de ces vaccins bivalents dans de nombreux pays du monde, des données ont commencé à apparaître concernant leur efficacité dans la lutte contre la forme sévère de COVID-19.
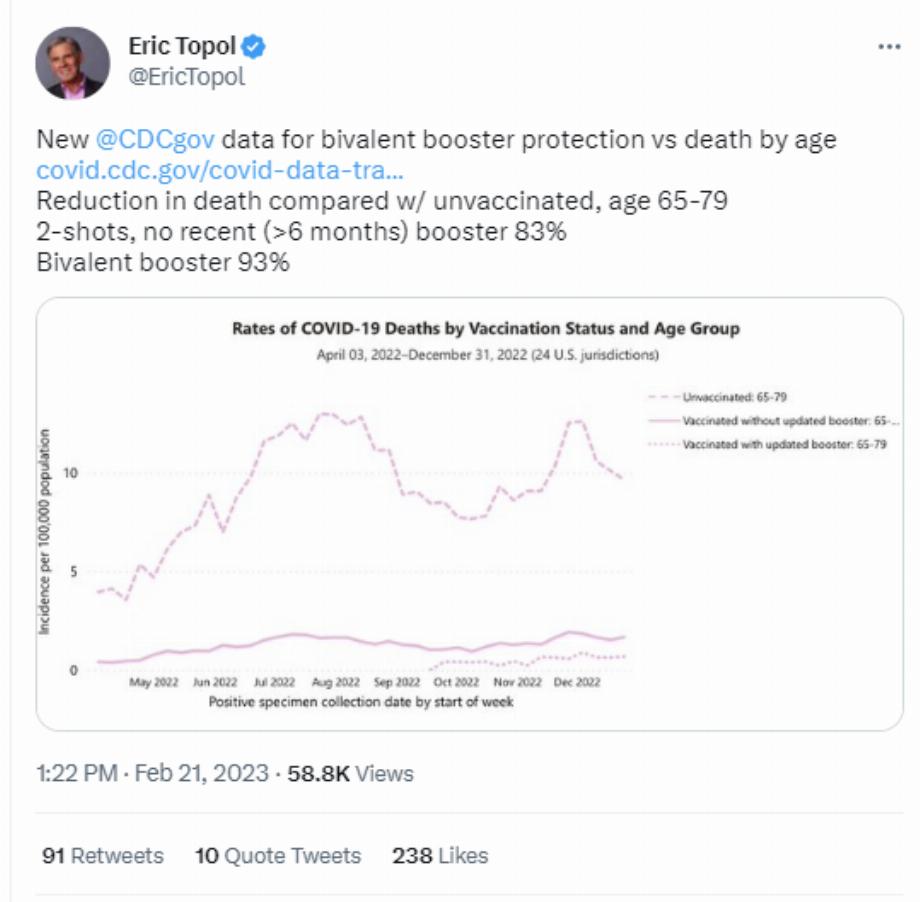
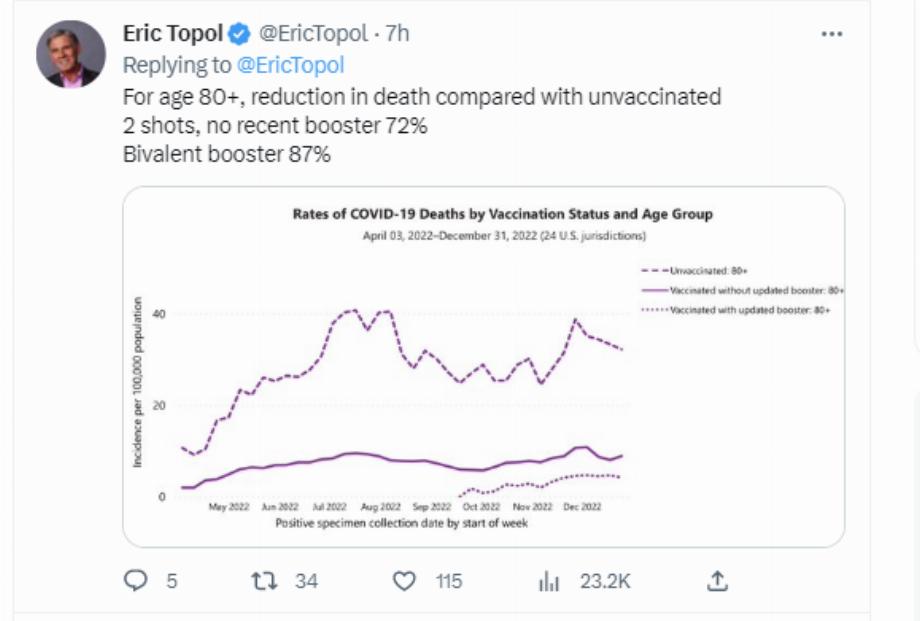
Le prestigieux cardiologue, généticien et expert en pandémie, Eric Topol, a montré mardi les dernières données sur la protection du rappel bivalent pour prévenir les décès dus au COVID-19, préparées par les Centers for Disease Control and Prevention des États-Unis (CDC , pour son acronyme en anglais) indiquant une « diminution des décès par rapport aux non vaccinés, dans l'âge de 65 à 79 ans » de 83 % pour ceux qui ont reçu 2 injections, sans rappel récent (plus de 6 mois), et avec « rappel bivalent [de ] 93 % » . Dans le cas des plus de 80 ans, la réduction des décès par rapport à ceux qui n'étaient pas vaccinés était de 72 %, parmi ceux qui n'avaient pas reçu de rappel récent, c'est-à-dire dans les 6 derniers mois ou plus, et parmi ceux qui a reçu le "rappel bivalent 87%" .
Selon le rapport du CDC auquel Infobae a eu accès, "tous les groupes vaccinés avaient un risque global plus faible de mourir du COVID-19 et d'être testé positif au COVID-19 par rapport aux personnes non vaccinées".
Et, spécifiquement concernant les nouveaux vaccins, l'agence de santé américaine a précisé que «les personnes qui ont été vaccinées avec une dose de rappel (bivalente) mise à jour avaient des taux de décès par COVID-19 inférieurs et des taux légèrement inférieurs de résultats positifs pour COVID -19 par rapport aux personnes qui ont été vaccinés mais n'ont pas reçu de dose de rappel mise à jour.
Le Dr Ricardo Teijeiro, médecin infectiologue à l'hôpital Pirovano et membre de la Société argentine des maladies infectieuses (SADI), avait également souligné que "avoir des vaccins bivalents est une réalisation scientifique très importante car cela implique une avancée scientifique qui nous faisons pour produire une plus grande protection, et cela doit vraiment aller de pair.
Les bivalents amènent le «système immunitaire à créer des anticorps contre deux types différents du virus COVID-19. Ceux actuellement disponibles combinent, dans une même application, un stimulus pour la création d'anticorps à la fois contre la protéine Spike, présente dans les variants initiaux de l'infection, retrouvés à Wuhan, et contre les mutations d'Omicron, spécifiquement pour les sous-variants BA.4 et BA.5″, a expliqué le Dr Pajón à Infobae.
Tous les vaccins ont le même objectif : entraîner le système immunitaire à reconnaître le coronavirus et ainsi augmenter ses défenses de manière préventive, afin de neutraliser le vrai virus en cas de contagion. Avec celui de Pfizer et son partenaire allemand BioNTech, ainsi que celui de la société américaine Moderna, des brins d'instructions génétiques appelés ARN messager, c'est-à-dire la molécule qui dit à nos cellules ce qu'il faut faire, sont injectés dans l'organisme. Chaque cellule est une mini-usine de protéines, selon les instructions génétiques contenues dans l'ADN de son noyau.
L'ARN messager du vaccin est fabriqué en laboratoire. Par le biais du vaccin, il s'insère dans l'organisme et prend le contrôle de cette machinerie pour fabriquer des protéines ou des antigènes spécifiques du coronavirus : ses "spicules", ces pointes très caractéristiques qui se trouvent à sa surface et lui permettent d'adhérer aux cellules humaines pour les pénétrer.
Ces protéines, inoffensives en elles-mêmes, seront libérées par nos cellules dès réception des instructions du vaccin, et le système immunitaire produira des anticorps en réponse. Ces anticorps resteront longtemps en service - comme prévu - avec le pouvoir de reconnaître et de neutraliser le coronavirus au cas où il nous infecterait. Les ARN messagers sont les «instructions» qu'une cellule reçoit pour générer une protéine, dans ce cas, la protéine S, cette clé dont le SRAS-CoV-2 dispose pour pénétrer dans les cellules humaines et les infecter. Les anticorps qui reconnaissent cette protéine et s'y lient bloquent l'infection (anticorps neutralisants).
Continuer à lire
